¿Piernas hinchadas y dolor? Descubre si es trombosis y cómo actuar rápido
La trombosis ocurre cuando un coágulo de sangre bloquea una vena o arteria, lo que puede derivar en complicaciones graves como infartos, embolias o derrames cerebrales.
Detectar los síntomas a tiempo y entender sus factores de riesgo es clave para prevenir consecuencias que pueden ser mortales.

¿Qué es la trombosis?
La trombosis ocurre cuando se forma un coágulo de sangre —también llamado trombo— dentro de un vaso sanguíneo o en una cavidad del corazón, según explica Cleveland Clinic.
Este coágulo puede bloquear parcial o totalmente el flujo sanguíneo o desprenderse y viajar a otras partes del cuerpo.
Si se aloja en zonas vitales como los pulmones, el corazón o el cerebro, puede provocar complicaciones graves e incluso una emergencia médica potencialmente mortal.

Síntomas de alerta temprana: ¿cómo identificarlos?
Los síntomas de la trombosis varían según el tamaño del coágulo y su localización. Las obstrucciones son más comunes en áreas con vasos sanguíneos estrechos o sensibles, como los pulmones, el cerebro, el corazón, el abdomen y las extremidades.
A continuación, se describen los síntomas más frecuentes según la parte del cuerpo afectada:
1. Pulmones (Embolia pulmonar)
Cuando un coágulo viaja a los pulmones y bloquea una arteria, puede provocar:
- Dolor agudo en el pecho, que puede irradiar a mandíbula, cuello, hombros o brazos.
- Dificultad para respirar, incluso en reposo.
- Dolor al respirar o toser.
2. Cerebro o cuello (Accidente cerebrovascular o AIT)
Un coágulo que bloquea una arteria en el cerebro o cuello puede provocar:
- Pérdida de fuerza o parálisis en un lado del cuerpo.
- Dificultad para hablar o habla confusa.
- Asimetría facial (caída de un lado del rostro).
- Confusión o alteración del comportamiento.
3. Corazón (Infarto agudo de miocardio)
Si el trombo afecta las arterias coronarias:
- Dolor o presión en el pecho (angina).
- Dificultad para respirar.
- Mareos o pérdida del conocimiento.
- En mujeres: náuseas, fatiga extrema o dolor atípico (por ejemplo, en mandíbula o espalda).
4. Abdomen (Isquemia mesentérica)
Un coágulo en los vasos intestinales puede provocar:
- Dolor abdominal intenso, especialmente después de comer.
- Náuseas, vómitos o diarrea con sangre.
- Abdomen distendido y fiebre.
5. Arterias de brazos o piernas
Cuando una arteria periférica se bloquea:
-
Piel pálida o fría.
-
Dificultad o incapacidad para mover el miembro.
-
Entumecimiento, ardor o “hormigueo”.
-
Ampollas, heridas o necrosis (muerte del tejido).
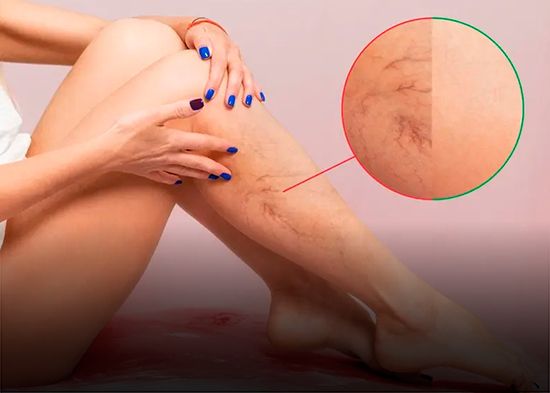
6. Venas profundas de brazos o piernas (Trombosis venosa profunda - TVP)
Es una de las formas más comunes de trombosis. Sus síntomas incluyen:
- Dolor en pantorrilla o muslo.
- Hinchazón persistente.
- Enrojecimiento o cambio de color en la piel.
- Sensación de calor en la zona afectada.

Principales factores de riesgo
Varios factores pueden aumentar la probabilidad de desarrollar trombosis venosa profunda. Mientras más de estos estén presentes, mayor será el riesgo:
- Edad avanzada: El riesgo se incrementa a partir de los 60 años.
- Inmovilidad prolongada: Hospitalización, vuelos largos o reposo pueden reducir el movimiento muscular en las piernas, dificultando la circulación.
- Lesiones o cirugías recientes: Especialmente en extremidades, pelvis o abdomen.
- Embarazo: El riesgo aumenta durante el embarazo y hasta seis semanas después del parto.
- Uso de anticonceptivos hormonales o terapia hormonal: Pueden aumentar la capacidad de coagulación de la sangre.
- Obesidad: El sobrepeso genera presión adicional en las venas, especialmente en la parte inferior del cuerpo.
- Tabaquismo: Afecta la salud de los vasos sanguíneos y altera la coagulación.
- Cáncer: Algunos tipos y tratamientos oncológicos elevan la posibilidad de coágulos.
- Insuficiencia cardíaca: Al dificultar la circulación, aumenta el riesgo de TVP y embolia pulmonar.
- Enfermedades inflamatorias intestinales: Como la enfermedad de Crohn o la colitis ulcerosa.
- Historial personal o familiar de trombosis: Tener antecedentes eleva el riesgo.
- Factores genéticos: Algunas mutaciones hereditarias, como el factor V de Leiden, aumentan la tendencia a formar coágulos, sobre todo si se combinan con otros factores.
¿Se puede prevenir la trombosis?
Sí. De acuerdo con la Sociedad Española de Trombosis y Hemostasia (SETH), muchos casos de tromboembolismo venoso (TEV) pueden prevenirse si se identifican a tiempo los factores de riesgo y se aplican estrategias clínicas adecuadas.
Una herramienta fundamental para los profesionales de la salud es la evaluación de riesgo de TEV, un cuestionario que recoge información sobre edad, antecedentes médicos, tratamientos actuales, movilidad y otros factores.
Con los resultados, se clasifica al paciente en niveles de riesgo (alto, moderado o bajo), lo que permite tomar decisiones informadas sobre el tratamiento preventivo más adecuado. Esto puede incluir:
- Medicación anticoagulante
- Medias de compresión graduada
- Movilización temprana tras cirugías
- Cambios en el estilo de vida (ejercicio, dejar de fumar, bajar de peso)
Mayo Clinic también enfatiza la importancia de buscar atención médica inmediata ante signos sospechosos de trombosis.
Cuanto antes se trate un coágulo, mayor será la probabilidad de evitar complicaciones graves como una embolia pulmonar o un infarto cerebral.
La trombosis es una condición grave, pero prevenible en muchos casos. Reconocer los síntomas a tiempo y conocer los factores de riesgo puede marcar la diferencia entre una intervención oportuna y una complicación que ponga en peligro la vida.
Si tú o alguien cercano presenta dolor, hinchazón o dificultad para respirar sin causa aparente, no lo ignores. Consulta con un profesional de la salud lo antes posible.